局部晚期食管鳞癌患者新辅助免疫化疗对比新辅助放化疗后的病理反应和手术结局
食管癌前沿 2022-12-06 10:38 发表于北京

作者单位:中国医学科学院肿瘤医院 胸外科 病理科 放疗科
免疫检查点抑制剂 (ICI),例如抗程序性死亡 1 (PD-1) 抗体,与手术、化疗和放疗一样,正迅速成为肿瘤治疗的中流砥柱。多项前瞻性研究表明,ICIs联合化疗或放化疗对晚期食管鳞癌患者的治疗效果更佳( 7-9 )。因此,ICI 在新辅助治疗中的作用受到关注。基于 JCOG9907 试验的结果,NCT 继以手术已被提倡作为亚洲尤其是中国和日本的治疗选择(10). 目前,新辅助免疫治疗联合化疗的应用及疗效正成为临床研究的热点。一些单臂研究表明,局部晚期 ESCC 的新辅助免疫化疗 (NICT) 产生了令人满意的结果:更高的 R0 切除率和病理完全反应 (pCR) 率以及更低的毒性特征 ( 11 – 13 )。一项多中心、单臂、II 期试验表明,98.0% 的局部晚期 ESCC 患者实现了 R0 切除,39.2% 的患者达到了 pCR (ypT0N0) ( 12). Yang 及其同事报告说,NICT 在切除的癌症标本中诱导了 100% 的 R0 切除率和 25% 的 pCR 率,并且该方案在新辅助治疗期间具有可控的治疗相关毒性,并且不会延迟可切除患者的手术ESCC(13)。然而,与传统的 NCRT 相比,NICT 在治疗反应、术后并发症和死亡率方面是否有益尚不清楚,亟待研究。因此,中国医学科学院肿瘤医院李印教授团队的此项研究旨在比较 NICT 与 NCRT 对局部晚期 ESCC 的治疗反应和术后结果。此外,采用治疗加权的逆概率 (IPTW) 方法进行亚组分析,以最大限度地减少由于测量的混杂因素引起的偏差。
患者
我们的研究回顾性地回顾了我们前瞻性收集的数据库,以确定 2018 年 6 月至 2022 年 3 月在中国国家癌症中心接受 NICT 或 NCRT 后食管切除术的连续患者。这项回顾性研究经我院伦理委员会批准,并按照赫尔辛基宣言(2013 年修订)。知情同意被放弃。符合以下纳入标准的患者被纳入本研究:(一)年龄18-85岁;(II) 经组织学证实的胸部食管鳞癌;(III)临床分期T1N1-3或T2-4aN0-3(AJCC TNM分类,第8版);(IV) Karnofsky 表现评分 (KPS):90-100,并在新辅助治疗后完成经胸食管切除术。排除标准包括接受不完全新辅助治疗或单独口服化疗或挽救性手术的患者;信息缺失(如年龄、性别、分期和常规检查)或因检查数据缺失无法评估治疗反应的患者。共有 468 名符合条件的患者接受了 NICT 或 NCRT,随后进行了食管切除术(图 1)。其中,NICT组314例,NCRT组154例。
治疗方案
NICT 组患者接受 2-4 个周期的同步 NICT 治疗,ICIs 药物主要包括 camrelizumab、sintilimab、tislelizumab 或 pembrolizumab(200 mg 静脉注射(IV)Q3W)。鉴于药物差异对治疗反应和术后并发症的潜在影响,我们进行了亚组研究。结果显示,不同免疫药物在临床特征、治疗反应、术后并发症和死亡率方面无统计学差异(附表1、2 )。根据最新的临床指南,所有患者均接受了至少两个周期的铂类双药联合化疗。大多数接受 NICT 的病例都包含在一些前瞻性试验中(ChiCTR1900023880、NCCES001、PALACE-2、Keystone-002 等)。根据患者的病情和体表面积确定化疗药物和 ICIs 的剂量和用法。
接受NCRT的患者根据最新的临床指南进行同期NCRT治疗,新辅助放疗总剂量为32.4-50.4Gy,分次1.8-2.14Gy,每周5次。剂量由有经验的医师制定放疗计划。大体肿瘤体积 (GTV) 定义为在治疗前检查(CT、EUS、MR 和 PET/CT 等)中发现的任何可见的原发肿瘤,GTV-nd(转移性区域淋巴结)定义为诊断为或高度怀疑为转移性淋巴结。规划大体肿瘤体积 (PGTV) 定义为 GTV 和 GTV-nd,头尾部扩大 1.0cm,横向扩大 0.5cm。临床靶体积 (CTV) 定义为 GTV 具有 3.0-5.0 cm 的头尾扩张,0.6-0.8cm 的横向扩张,以及 GTV-nd 具有 1.0-1. 5cm 扩张,包括转移性淋巴结站。根据最新的临床指南,NCRT 组的患者至少接受了两个周期的铂类双药联合化疗。
食管切除术通常在最后一个新辅助治疗周期后的 4-8 周内进行。所有患者均接受了 McKeown 微创食管切除术 (MIE) 联合 2 或 3 野淋巴结清扫术。使用胃管重建食道,并进行手工或机械颈部吻合术。为了准确评估淋巴结 (LN) 的状态,对每位患者进行纵隔淋巴结(包括双侧喉返神经淋巴结)的完整解剖,常规行完全2野淋巴结清扫术;对颈部疑似淋巴结阳性患者行3野淋巴结清扫术。所有手术均由经验丰富的外科医生完成,年手术量近300例,保证了手术质量。
病理检查
每位患者的病理标本由两名经验丰富的病理学家进行评估,主要关注病理类型、切缘、残余肿瘤特征和治疗反应。R0 切除被定义为具有阴性切缘(远端、近端或环切缘)的根治性切除 ( 14 )。pCR (ypT0N0) 被定义为原发肿瘤区域和所有切除的淋巴结中没有活肿瘤细胞,主要病理反应 (MPR) 定义为原发肿瘤中 <10% 的残余活肿瘤细胞 ( 14 , 15). 使用 Mandard 肿瘤退缩等级 (TRG) 评分系统评估肿瘤对术前治疗的反应,该评分系统通过估计残留存活肿瘤相对于原始肿瘤区域(包括肿瘤消退变化和残留肿瘤)的比例进行评估,以及 Mandard TRG评分系统包括五个类别:TRG1,无活体残留肿瘤(pCR);TRG2,活体残留肿瘤<10%原肿瘤面积;TRG3, 10%-50%; TRG4,>50%;和 TRG5,没有退缩变化 ( 16 , 17 )。
此外,我们比较了两组患者肿瘤消退的方向性。纳入临床分期为T3-4a的患者,将肿瘤残留模式归纳为四种类型(图2):Ⅰ型,向腔内退缩,残留肿瘤主要在粘膜和粘膜下层;II型,向浸润前沿退缩,残余肿瘤主要位于固有肌层和外膜/周围间质;III型,向心性消退,残留肿瘤主要在粘膜下层和固有肌层;和IV型,随机退缩,所有层的残留肿瘤,如前所述 ( 16 , 18)。淋巴结切除术中切除的 LN 的中位数为 35(最小值:10,最大值:99),并且所有清扫的 LN 都接受了 LN 转移的显微镜分析。转移性淋巴结的治疗反应是根据淋巴结实质内残留的肿瘤细胞、坏死、纤维化或肉芽肿变化来评估的。临床阴性的淋巴结,没有退缩或先前淋巴结受累的证据,被认为是“真阴性淋巴结”。如图 3 ( 19 )所示,淋巴结实质内不存在活的残留肿瘤细胞,并有先前肿瘤受累的证据,被定义为淋巴结的 pCR 。
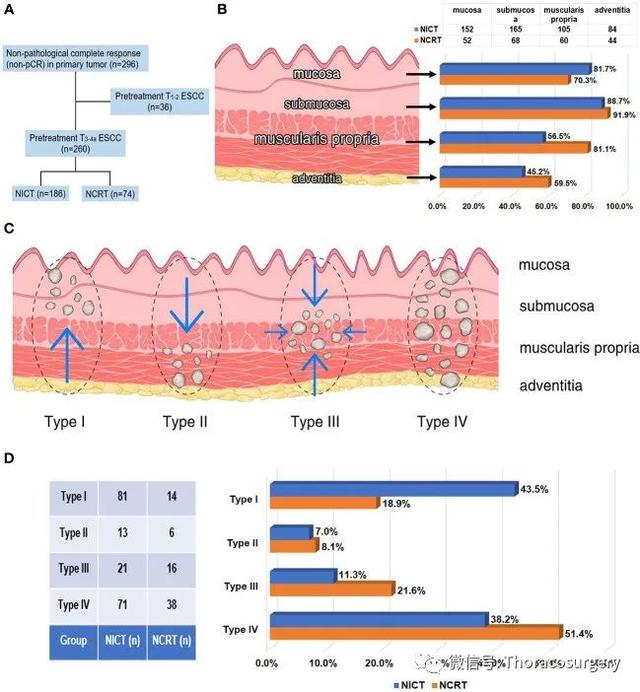
图 2
260 名原发肿瘤非 pCR 状态且在新辅助治疗后分期为治疗前 T3-4a 的患者的残留肿瘤特征。(A)在 260 名原发肿瘤非 pCR 状态且分期为治疗前 T3-4a 的患者中,186 名患者接受了 NICT,74 名患者接受了常规 NCRT。(B)两组食管壁 4 个不同解剖层的癌症受累率。(C)食管壁内 4 种肿瘤消退模式的示意图。(D)两组中 4 种不同肿瘤消退模式的比率。
结果
患者特征
在我们的研究中,154 名患者接受了常规 NCRT,而 314 名患者接受了 NICT。基线特征如表 1所示。与 NCRT 组相比,NICT 组患者的位置较低 (P=0.022),临床 N 分期较高 (P=0.032)。然而,两组在年龄、性别、吸烟指数、合并症和临床分期等其他临床特征方面无显着差异(P>0.05)。IPTW后,两组间的临床特征达到平衡。
病理检查
如表 2所示,接受 NICT 的患者显示出与接受常规 NCRT 的患者相当的 R0 切除率和 pCR(ypT0N0)率(R0 切除率:90.8% vs. 90.3%,P=0.860;pCR 率:28.7% vs. 35.7% , P=0.121)。NCRT 组患者表现出较低的病理 T 分期(P=0.001)、较低的 TRG 评分(P=0.034,图 4A)和较高的 MPR 率(66.2% 对 52.9%,P=0.034,图 4B),与那些在 NICT 组。然而,接受 NICT 的患者 LN 阳性的 pCR 率明显高于接受常规 NCRT 的患者(53.7% 对 41.1%,P=0.040,图 4C )). 为了分析回归模式,将 260 名具有残留原发性肿瘤的治疗前 T3-4a 期患者纳入分析(图 2A)。接受 NICT 的患者 I-IV 型回归模式的数量分别为 81 (43.5%)、13 (7.0%)、21 (11.3%) 和 71 (38.2%)。接受常规 NCRT 的患者中 I-IV 型回归模式的数量分别为 14 例(18.9%)、6 例(8.1%)、16 例(21.6%)和 38 例(51.4%)。并且两组之间的肿瘤消退模式存在统计学差异(P = 0.002,表2)。
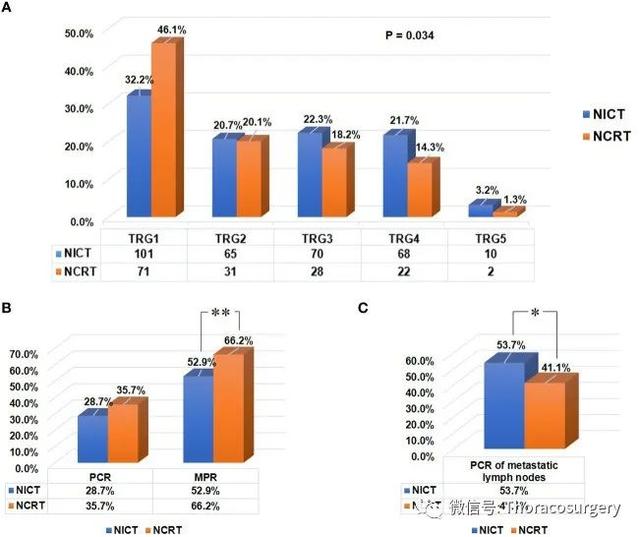
图 4
新辅助治疗后两组所有患者的肿瘤残留特征。(A)两组的肿瘤消退等级 (TRG) 评分。使用 Mandard TRG 评分系统评估肿瘤对术前治疗的反应。(B)比较两组肿瘤的 pCR (ypT0N0) 率和原发肿瘤的 MPR 率。(C)比较两组阳性淋巴结的pCR率。“**”:P<0.01,“*”:P<0.05。
平衡基线特征后,观察到类似的结果。两组间R0切除率无统计学差异(90.9% vs. 89.0%,P=0.302),pCR(ypT0N0)率具有可比性(29.8% vs. 34.0%,P=0.167)。与 NICT 组相比,NCRT 组患者的病理 T 分期较低(P<0.001),TRG 评分较低(P<0.001),MPR 率较高(64.7% vs. 53.6%,P=0.001)。然而,NICT 带来了比传统 NCRT 更高的阳性 LN 的 pCR 率(53.9% 对 37.1%,P<0.001)。NICT组I/II/III/IV型回归模式发生率分别为44.6%、6.8%、11.4%和37.1%,NCRT组分别为16.9%、8.2%、18.3%和56.6%,差异有显着性(P<0.001,表 2). 然而,其他病理变量无显着差异(P> 0.05)。
术后并发症和死亡率
两组间术后总并发症(35.4% vs. 39.0%,P=0.446,表3)、术后主要并发症(9.9% vs. 14.3%,P=0.157)和肺部并发症发生率无显着差异(21.0% 与 22.1%,P=0.793)。两组患者也表现出相似的 Clavien-Dindo 分级 (P=0.363),如表 3所示. 此外,ICU 再入院率(3.2% 对 6.5%,P=0.096)和 30 天死亡率(0.0% 对 1.3%,P=0.108)没有显着差异。NCRT组1例患者术后30天内死于术后呼吸衰竭,1例死于术后气管食管瘘。在 IPTW 之后,观察到类似的结果。术后总并发症(35.8% vs. 39.9%,P=0.189,表3)、术后主要并发症(10.6% vs. 14.2%,P=0.085)和肺部并发症(21.7% vs. . 24.3%,P=0.348)。并且两组患者也表现出相似的Clavien-Dindo分级(P=0.079)。此外,ICU 再入住率(3.4% 对 5.7%,P=0.091)和 30 天死亡率(0.0% 对 1.1%,P=0.062)没有显著差异。
结论
总之,对于局部晚期胸部ESCC患者,“NICT+手术”显示R0切除率和pCR(ypT0N0)率方面与传统“NCRT+手术”相当,并且没有增加术后并发症和死亡的发生率。然而,与传统的 NCRT 相比,NICT 具有显着的病理优势,尤其是阳性 LN 的 pCR 率更高。此外,接受 NICT 的患者也表现出不同的原发肿瘤退缩模式。因此,作为一种新的治疗选择,新辅助免疫化疗 继以手术可能会带来有希望的 R0 切除率和 pCR(ypT0N0)率,在局部晚期食管鳞癌 的转移性淋巴结 的治疗反应中有更好的表现。
转载请注明:眼皮跳测吉凶,眼皮跳测吉凶六爻 | TIKTOK导航 TK123导航 | TikTok运营网址资源导航 TikTok Shop TK小店资源导航 【TK要要要】